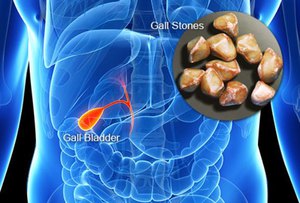
Калькульозний холецистит, або холелітіаз, – одна з найрозповсюдженіших патологій людського організму. Своєчасна діагностика та хірургічне лікування допомагають повністю одужати і повернутись до звичайного життя. Операція, яка повністю позбавляє пацієнта від хвороби, – лапароскопічна холецистектомія, стала однією з найпопулярніших серед абдомінальних хірургічних втручань на сьогоднішній день. В більшості випадків, цей вид операції не складний у технічному виконанні. Однак у разі тривалої наявності каменів у жовчному міхурі, що може протікати з низкою різних за важкістю ускладнень, виконати її може бути не легко. Окрім того, значна кількість пацієнтів з цією хворобою оперуються у старшому віці, коли часто є інші вікові захворювання. В такому разі виконати успішно операцію, навіть хірургу з великим професійним досвідом, буває не легко.
Як виявити цю недугу, які зміни відбуваються в організмі при калькульозному холециститі, які методи лікування використовуються, на ці і багато інших запитань Ви зможете знайти відповіді в цьому матеріалі.
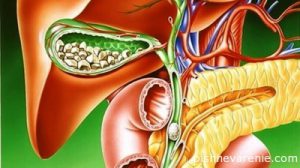
Жовчнокам’яна хвороба (ЖКХ) − наявність конкрементів (каменів) у жовчному міхурі (інші назви: холелітіаз, калькульозний холецистит) – захворювання, яке виникає через порушення обміну холестерину і білірубіну, що призводить до утворення конкрементів у жовчному міхурі або в жовчних протоках. Ця хвороба є однією з найбільш розповсюджених у світі. Так, починаючи із середини ХХ століття, кількість хворих на ЖКХ у світі збільшується вдвічі кожні 10 років і на сьогодні охоплює приблизно 10% дорослого населення. В європейських країнах на калькульозний холецистит хворіє третина жінок. Останнім часом спостерігається стала тенденція до зміщення захворювання в сторону людей молодшого віку.
Що спричиняє виникнення конкрементів у жовчі?
Причини виникнення ЖКХ повністю не відомі.
Серед основних причин виникнення хвороби – застій жовчі, сповільнення виділення її з жовчного міхура та підвищення концентрації солей в жовчі через порушення обміну речовин в організмі.
Важливим етіологічним фактором ЖКХ є спадковість. Тому жінкам, у яких мами або бабусі хворіли цією недугою, необхідно пам’ятати про доцільність ультразвукового обстеження печінки та жовчного міхура.
Фактори ризику, які підвищують можливість виникнення ЖКХ
Сприятливими факторами для виникнення каменів у жовчному міхурі є:
- жіноча стать;
- вік за 40 років;
- голодування, викликане агресивними дієтами, чи швидка втрата ваги (при цьому жовч містить підвищену кількість холестерину);
- діабет;
- спадковість;
- надмірна вага чи ожиріння;
- перенесена вагітність та ін.
Які зміни відбуваються в жовчному міхурі та в організмі після появи каменів?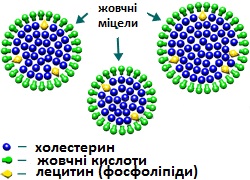
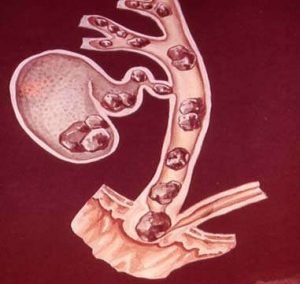
Функція жовчного міхура полягає в збереженні жовчі, яка виробляється печінкою, та порційному виділенні її в кишечник під час їди. Утворення конкрементів у жовчному міхурі (ЖМ) розпочинається з випадіння в осад щільних часточок − елементів жовчі: холестерину, білірубіну (жовчного пігменту) і солей кальцію, які зв’язуються з білками і утворюють щільні комплекси. Так виникає основа для утворення жовчних каменів. Розміри та кількість їх при ЖКХ у хворих може бути  різною: в одних можуть утворюватись численні дрібні конкременти, в інших – лише один великий протягом усього життя.
різною: в одних можуть утворюватись численні дрібні конкременти, в інших – лише один великий протягом усього життя.
В подальшому, переважно при прийомі жирної, копченої їжі, їзді по труській дорозі чи з інших причин, камінь разом із потоком жовчі зміщується до гирла виходу з ЖМ і закупорює його. Це супроводжується появою вираженого болю в правому підребер’ї, який називається жовчною колькою.
Своєчасне застосування медикаментозного лікування у більшості випадків може ліквідувати приступ жовчної коліки. Однак у частини хворих лікування може бути неефективним: камінь часто застрягає при виході з ЖМ та блокує виділення жовчі з міхура. Застій жовчі в міхурі більше двох=трьох діб сприяє її інфікуванню та викликає запалення стінки ЖМ. Ця ускладнена форма ЖКХ має назву гострий калькульозний холецистит. Запалення розповсюджується на органи, які знаходяться поблизу ЖМ: підшлункову залозу, дванадцятипалу кишку, шлунок, великий сальник, утворюючи великий запальний конгломерат. Стан хворого погіршується через прогресування запалення, наростає інтоксикація, яка проявляється високою температурою, часто з ознобами.
 Численні приступи жовчної кольки, призводять до появи фіброзних змін у стінці жовчевого міхура: вона потовщується, рубцюється, втрачає свою еластичність. Це викликає порушення однієї з важливих функцій в роботі шлунково-кишкового тракту − автономного скорочення ЖМ з порційним виділенням жовчі в кишечник під час їди. Така втрата автономної функції жовчного міхура спостерігається при хронічному калькульозному холециститі.
Численні приступи жовчної кольки, призводять до появи фіброзних змін у стінці жовчевого міхура: вона потовщується, рубцюється, втрачає свою еластичність. Це викликає порушення однієї з важливих функцій в роботі шлунково-кишкового тракту − автономного скорочення ЖМ з порційним виділенням жовчі в кишечник під час їди. Така втрата автономної функції жовчного міхура спостерігається при хронічному калькульозному холециститі.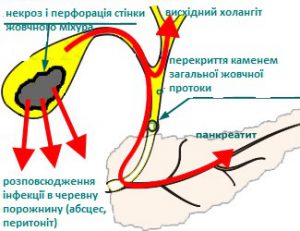
У хворих з тривалим протіканням калькульозного холециститу може виникати метаплазія слизової стінки ЖМ, що, в свою чергу, може призвести до появи ракових клітин.
Які початкові прояви захворювання?
Процес від початку утворення конкрементів до перших симптомів може бути довгим, тривати багато років. Це так звана латентна форма ЖКХ.
Доки камені вільно знаходяться у ЖМ («плавають» у жовчі), людина може й не здогадуватись про свою хворобу.
Перші ознаки, на які звертають увагу і допомагають запідозрити ЖКХ:
- важкість в правому підребер’ї або в епігастрії;
- гіркота в роті;
- нудота та відрижка.
Часто, при появі цих симптомів, пацієнти пояснюють собі, що біль зумовлений змінами у шлунку чи дванадцятипалій кишці, і тривало (інколи навіть роками) лікуються від гастродуоденіту чи виразкової хвороби.
Пізніше, вже при виникненні приступів жовчної кольки, коли появляється сильний біль в правому підребер’ї або епігастрії, який може іррадіювати в праве плече, праву надключичну ділянку, в ділянку серця пацієнти розпочинають обстеження та діагностують ЖКХ. Дрібні камені, часто під час приступу, зміщуються з ЖМ в жовчні протоки. Це супроводжується особливо вираженим болем, появою жовтяниці, що видно по жовтому забарвленню склер, шкіри та слизових, сеча набуває темно-коричневого кольору.
Які симптоми ЖКХ?
Симптоми при ЖКХ можуть різнитись інтенсивністю та їх кількістю. Передують появі болю, як було сказано раніше, вживання жирної чи смаженої їжі, важка фізична робота, їзда тряськими дорогами тощо.
Загальні симптоми ЖКХ:
- біль в правому підребер’ї або епігастрії;
- біль, який іррадіює в праве плече або епігастрій;
- біль, який появляється через короткий термін після їжі;
- біль при надавлюванні в правому підребер’ї;
- нудота, блювота на висоті больового приступу;
- втрата апетиту.
Симптоми ускладнених форм ЖКХ:
- підвищення температури, озноб;
- пожовтіння шкіри та склер;
- кал світлого кольору (кольору білої глини).
Які ускладнення можуть виникати при ЖКХ?
За відсутності своєчасного лікування ЖКХ можуть виникнути різні за тяжкістю ускладнення. За частотою випадків спостерігаються такі:
- гострий холецистит;
- холедохолітіаз (жовчні камені знаходяться в загальній жовчній протоці);
- холангіт (інфікована жовч);
- механічна жовтяниця (блокування каменями загальної жовчної протоки з порушенням відтоку жовчі із печінки);
- гострий панкреатит (запалення підшлункової залози) та ін.
 Зволікання від лікування гострого холециститу на дві-три доби призводить до утворення щільного інфільтрату в зоні ЖМ, який значно ускладнює виконання лапароскопічної операції. А це, в свою чергу, змушує хірурга продовжити операцію «відкрито», з виконанням розрізу черевної стінки – лапаротомії. Таку операцію необхідно виконувати, щоб попередити пошкодження органів, які знаходяться в інфільтраті.
Зволікання від лікування гострого холециститу на дві-три доби призводить до утворення щільного інфільтрату в зоні ЖМ, який значно ускладнює виконання лапароскопічної операції. А це, в свою чергу, змушує хірурга продовжити операцію «відкрито», з виконанням розрізу черевної стінки – лапаротомії. Таку операцію необхідно виконувати, щоб попередити пошкодження органів, які знаходяться в інфільтраті.
Одним з небезпечних ускладнень ЖКХ є механічна жовтяниця, яка виникає після переміщення жовчних каменів з ЖМ в загальну жовчну протоку. Часто це ускладнення може поєднуватись з гострим панкреатитом. Така комбінація значно обтяжує протікання хвороби, відтерміновує проведення операції. Пацієнт потребує виконання додаткової малоінвазивної операції: ендоскопічної ревізії жовчевих протоків і видалення звідти конкрементів. Лише після цього можна виконати лапароскопічну холецистектомію. Такі ускладнення, відповідно, подовжують термін лікування та потребують значних фінансових витрат в п’ять=шість разів більших, ніж зазвичай.
Як діагностувати ЖКХ?
Увагу необхідно звернути на клінічні симптоми хвороби, які зазначені були раніше.
Наступним кроком має бути ультразвукова діагностика (УЗД) черевної порожнини. Інформативність УЗД жовчнокам’яної хвороби складає 98,2 %.
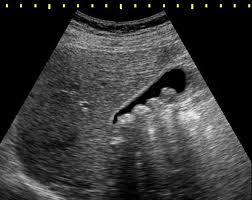
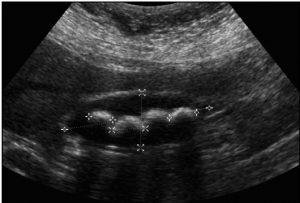
Інші методи обстеження, такі, як магнітно-резонансна томографія, комп’ютерна томографія, застосовуються лише після УЗД і виконуються за показаннями, переважно при виникненні ускладнень захворювання.
Таким чином, гіркота в роті, відчуття важкості та періодичного болю в правому підребер’ї або епігастрії, поява жовтяничності склер та шкіри повинні вас насторожити та виконати УЗД печінки, жовчного міхура.
Лікування ЖКХ
Для початку необхідно звернутись до сімейного лікаря, який повинен допомогти діагностувати ваше захворювання. При підтвердженні діагнозу ЖКХ єдиним ефективним методом лікування є оперативне видалення жовчного міхура з каменями.
Часто в пацієнтів виникає запитання: чи є методика операції, яка дозволяє зберегти жовчний міхур? Насправді, коли в жовчному міхурі появились конкременти, він втрачає свою нормальну фізіологічну функцію: в ньому відбувається застій жовчі, появляється фіброз у стінці, приєднуються запалення та хронічна інфекція. Все це проявляється симптомами, про які згадувалось раніше. Тому залишати цей хворий орган не можна, його потрібно однозначно видалити.
Для того, щоб розпочати лікування ЖКХ, необхідно отримати направлення на госпіталізацію в хірургічне відділення. Тільки операція дає шанс людині стати ЗДОРОВОЮ. Цей медичний документ можна отримати декількома способами:
- від сімейного лікаря (найбільш розповсюджений). Серед недоліків цього звернення: лікар може відмовити від оперативного лікування, мотивуючи, що приступ пройшов і пацієнта ніщо не турбує;
- від хірурга поліклініки. Якщо лікаря не зацікавити, обстеження може затягнутися в часі (два-три дні);
- безпосередньо від хірурга, який виконує такі операції. Цей варіант найкращий, бо доопераційне обстеження буде проведено якісно і швидко. Окрім того, спілкування з лікарем дозволить вам зробити певні заключення: довірити чи ні цьому хірургу виконання операції.
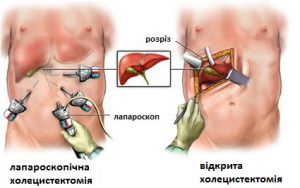 Серед оперативних методів лікування калькульозного холециститу на сьогодні є два види операцій: відкрита (класична) холецистектомія та лапароскопічна холецистектомія. В першому випадку операція виконується через серединний або підреберний розріз черевної стінки, в другому – через окремі невеликі (0,5 – 1,0 см) розрізи спеціальними інструментами з використанням відеоскопічного огляду черевної порожнини. На сьогодні лапароскопічна холецистектомія визнана «золотим» стандартом лікування калькульозного холециститу.
Серед оперативних методів лікування калькульозного холециститу на сьогодні є два види операцій: відкрита (класична) холецистектомія та лапароскопічна холецистектомія. В першому випадку операція виконується через серединний або підреберний розріз черевної стінки, в другому – через окремі невеликі (0,5 – 1,0 см) розрізи спеціальними інструментами з використанням відеоскопічного огляду черевної порожнини. На сьогодні лапароскопічна холецистектомія визнана «золотим» стандартом лікування калькульозного холециститу.
Переваги лапароскопічної холецистектомії над іншими оперативними методами лікування:
- мала травматичність призводить до швидкого відновлення організму;
- короткі терміни перебування пацієнта в лікарні (одна=три доби);
- немає необхідності в застосуванні сильнодіючих анальгетиків після операції;
- спостерігається косметичний ефект післяопераційних рубців: після півроку рубці мало видно (звичайно, коли розрізи були зроблені естетично).
 Нові технології в лапароскопічній холецистектомії
Нові технології в лапароскопічній холецистектомії
З часу виконання першої лапароскопічної холецистектомії в 1987 р. у Франціїї хірургом Дюбуа (DuBois) ця операція стала «золотим» стандартом лікування калькульозного холециститу і широко застосовується в цілому світі. За цей час методика операції майже не зазнала змін, хоча і є деякі інновації у виконанні: з використанням однопортової системи Sils port, технологія NOTES (з доступами через природні отвори: піхву, рот) та інші, які перебувають на стадії дослідження. Проте всі вони потребують тривалих практичних навиків для лікарів та значних фінансових затрат, що зазвичай робить їх малодоступними в нашій системі практичної медицини.
Тому методики, які дозволяють здешевити це оперативне втручання, заслуговують на особливу увагу у пацієнтів. Цього можна досягти, застосовуючи в роботі технологію високочастотного зварювання тканин. Зварювальні технології на сьогодні є однією з прогресивних альтернатив до стандартних методик, де застосовуються механічне кліпсування, використання лігатур, петель та різних видів коагуляції.
Які переваги є у пацієнтів під час виконання лапароскопічної холецистектомії із застосуванням технології високочастотного зварювання?
- Виключає залишення чужорідного матеріалу в організмі людини: кліпс, скрепок, ниток, чим ЗДЕШЕВЛЮЄ операцію.
( Кліпси: розхідний матеріал з металу, пластику (6 шт. в картриджі), які традиційно використовуються в лапароскопічній холецистектомії. Серед недоліків: ціна $₡ 1 – 3 за шт., можуть зміщуватися, заборонено застосовувати поблизу електрокоагуляцію, чужорідний матеріал, який може заважати при радіологічних обстеженнях (КТ, МРТ) та інш.).
- Скорочує тривалість операції.

- Виключає утворення інфільтратів у зоні впливу.
- Значно зменшує крововтрату під час операції.
- Мінімізує термічне і механічне пошкодження тканин.
- Зменшує час післяопераційної реабілітації.
- Скорочує час перебування в стаціонарі після операції.
Отже, вибираючи медичну установу, де будете лікуватися, та хірурга, який буде виконувати операцію, не зайвим буде дізнатися, яку методику для виконання лапароскопічної операції він пропонує. Адже у вас є вибір, багато що в досягненні вашого кінцевого позитивного результату залежить від вашої загальної обізнаності у цій проблемі та зваженості у виборі.